
L’ingénieur ayant intégré les équipes médicales, les nouvelles technologies digitales (informatique, cybernétique) font désormais partie des techniques hospitalières qui doivent être prises en compte dès la conception architecturale de l’ouvrage. Quels sont les axes propres à transformer radicalement la façon de penser l’hôpital ? Eléments de réponse.
Le Hub
Parmi les notions qui prévalent, il y a celle du hub, à l’image d’une plate-forme de correspondance. De fait, la comparaison avec les contraintes aéroportuaires est évoquée par tous les interlocuteurs ou presque. «L’objectif fixé par l’Etat et les différentes tutelles que 65% des interventions se fassent en ambulatoire conduit à la diminution de la durée de séjour et à des interventions plus rapides. Pour le coup, on raisonne en termes de flux : celui des patients, de la logistique, du personnel», explique Jean-Philippe Pargade*.
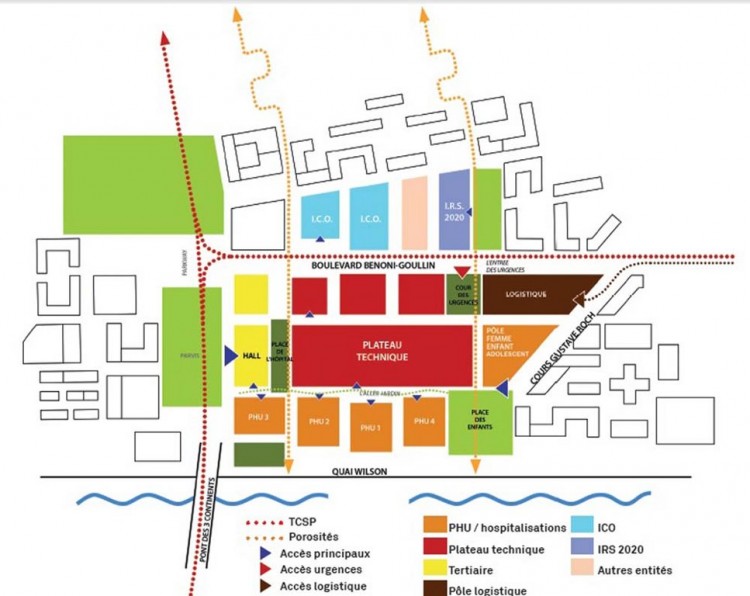
De fait, à l’heure de la numérisation du dossier des patients, les aéroports, bientôt les gares également, sont à la pointe de la prise en charge individualisée des voyageurs très en amont et jusqu’à destination via un process de plus en plus automatisé, ainsi qu’en témoigne la gestion des bagages. Pour l’hôpital, la notion de hub correspond donc au lieu central de toutes les fonctions médicales majeures, un centre stratégique doté d’un plateau technique hyper performant et relié, pas forcément physiquement, à des satellites spécialisés dont l’échelle correspond à leurs compétences diverses. Dit autrement, l’évolution actuelle veut que l’on cherche moins une unité compacte qu’une optimisation des flux, laquelle est rendue possible grâce aux outils informatiques, comme le tracking system ou la géolocalisation.
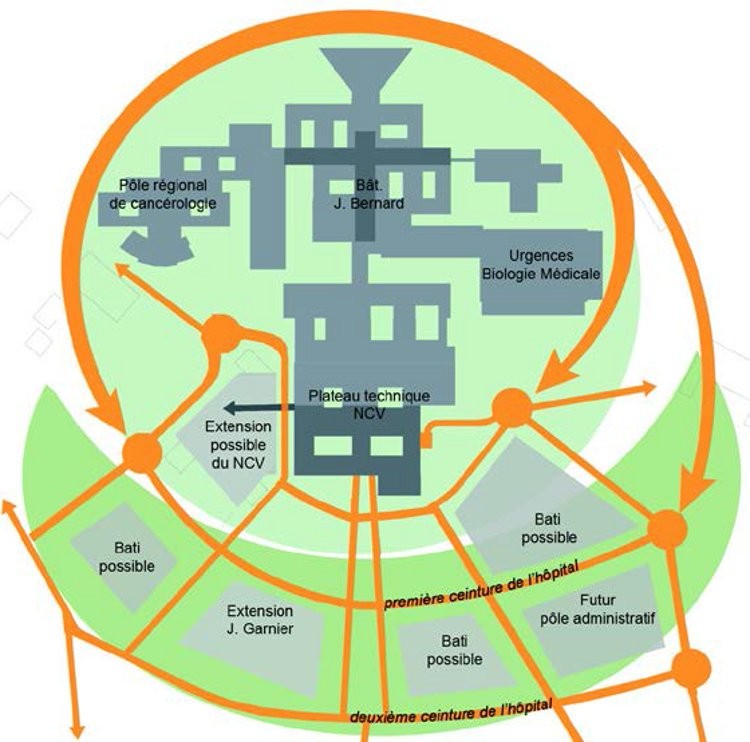
Si le hub aéroportuaire est souvent situé hors la ville, le hub hospitalier permet lui d’y revenir dans le cadre d’une approche résolument urbaine. De fait, Jean-Philippe Pargade explique avoir gagné en 2015 le concours de l’hôpital de Nantes avec «un projet global de territoire», soit un hôpital intégré dans la texture urbaine, que l’on peut par exemple traverser. Autour de ce hub, une seconde et une troisième couronne complètent le dispositif.

Cette conception a également pour vertu de diminuer la taille des équipements et de rapprocher les fonctions spécialisées des habitants. Une perméabilité urbaine qui s’étend au-delà de la ville même, ce dont témoignent les groupements hospitaliers de territoire (GHT), le partage de la recherche n’étant plus forcément liée à un lieu physique. Le numérique impose donc désormais une nouvelle façon de concevoir un établissement hospitalier, fut-il un hub ou un satellite délocalisé.
«La fonction de production s’en trouve transformée. D’une part, la médecine devient hybride, l’ingénieur ayant acquis un poids prépondérant dans l’équipe, d’autre part, chaque spécialiste peut voir ainsi son champ d’intervention élargi, un radiologue étant désormais capable de faire des interventions», souligne Thierry Courbis*
Nouvelle approche du parcours des patients
En vingt ans, la perception même de l’hôpital s’est transformée : pour le dire simplement, ce n’est plus un endroit où l’on va se faire soigner mais où l’on prend soin de vous. Le fait pourtant de passer moins de temps à l’hôpital qu’auparavant implique une autre manière de traiter les patients. En conséquence, le développement de l’ambulatoire signifie par exemple un moindre besoin de chambres mais un plus grand besoin de salles de soins indépendantes. Pour l’architecte, cela change la manière de concevoir les espaces. «Il ne s’agit plus de créer un endroit austère mais un lieu où les gens sont contents de venir», explique Sarah Caragiale, architecte associée de Behrend Centdegrés Architectures**.
Le paradoxe est alors pour l’architecte de trouver dès la conception un juste milieu entre les espaces communs et accueillants et les espaces de travail, dit autrement une recherche constante d’équilibre entre le confort et l’efficacité. A ce titre, l’architecte, dans son rôle entre l’administration, les patients, le personnel, le médiateur, le maître d’ouvrage, est souvent le seul à pouvoir porter l’histoire du projet dans sa continuité.
Le sujet est également désormais celui du dossier-patient. Quand une borne de lecture de la carte vitale ou de la paume de la main suffira à diriger le patient directement vers le service concerné, il n’y aura plus besoin de banque d’accueil par exemple. D’autant qu’encore moins de gens seront soignés à l’hôpital puisque, via la télémédecine, ils le seront à domicile. Un autre paradoxe serait donc le retour du médecin à domicile, ne serait-ce que via écran interposé, et le renouveau de cette proximité entre patients et soignants. Il est avéré que les traitements à domicile sont plus sécurisants et moins source d’angoisse pour le patient.
«Aux Etats-Unis, les consultations non programmées réalisées à distance représentent d’ores et déjà 18% du marché et sont facturées deux fois moins chères. A Genève, les hôpitaux publics ont réorganisé les urgences avec une téléconsultation à distance, donc bien moins onéreuse, en termes financiers, de temps et de mobilisation de personnel, libérant ainsi du temps et de l’espace pour les vraies urgences de type accident de la route ou cardio vasculaire», souligne Thierry Courbis***.

Plus proche de nous, depuis 2011, le dispositif de télé-AVC Artois-Hainaut mis en place à l’hôpital de Lens permet de diagnostiquer les malades à distance grâce à un échange d’images médicales d’une très haute définition effectuées en direct. Un système qui permet également de procéder aux premières mesures d’urgence et fait gagner un temps considérable, jusqu’à trente minutes pour la prise en charge du malade, dans un domaine où chaque minute compte.
Enfin, bientôt, toutes les données seront disponibles sur un smartphone ou la carte vitale et il sera désormais possible de recevoir ses rendez-vous par SMS, l’heure, le coût et le choix du soignant faisant partie des options. A noter d’ailleurs que la consultation, à cause de la télé-médecine, s’appuie elle-même de plus en plus sur les statistiques et de moins en moins sur l’observation. Bref, le parcours du patient n’aura, dès demain matin, plus grand-chose à voir avec celui d’aujourd’hui.
La robotisation des fonctions
Les architectes, avant qu’ils ne soient eux-mêmes remplacés par des algorithmes, se doivent désormais, dans le domaine hospitalier notamment, de concevoir des espaces partagés par les humains et les robots. C’est étrange de l’écrire ainsi mais, au Japon par exemple, ces objets exercent déjà les fonctions d’accueil, de distribution de médicaments. Partout dans le monde, des robots réalisent des opérations non-invasives avec un taux de réussite supérieur à celui des chirurgiens en chair et en os. Ce n’est qu’une question de temps qu’ils soient en mesure de donner des soins et d’effectuer des diagnostics. Pendant ce temps des logiciels sont désormais capables de gérer avec une redoutable précision la gestion des lits tandis que le suivi médical, avec des capteurs, sera bientôt effectué directement sur le lit du patient en temps réel. Bref, la robotique, inévitable, tend à remplacer des activités auparavant exercées par des êtres humains.
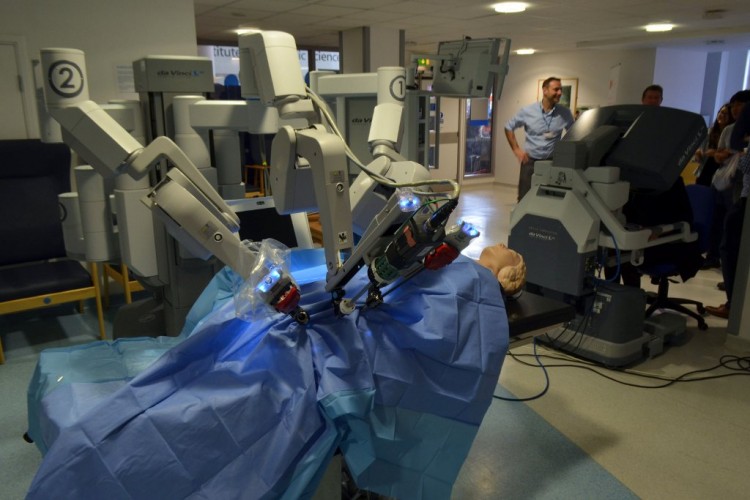
Cette réorganisation remet en question de façon drastique les anciens fonctionnements du personnel. De fait, ce ne sont pas seulement les petits métiers de l’hôpital qui risquent de disparaître – brancardiers, hôtesses, auxiliaires, etc. – car c’est en réalité toute l’échelle des soignants qui est concernée : qui veut encore d’un humain pour se faire opérer de la prostate quand un robot le fait beaucoup mieux ? Quid des chirurgiens de la prostate ? Quid de l’autorité des mandarins ? Dans le domaine de la médecine, la révolution numérique sera aussi une révolution culturelle.
Si les avancées technologiques permettent certes de libérer les professionnels de tâches ingrates – les CHU sont souvent les premiers employeurs d’un département -, elles conduisent cependant à une diminution du personnel tandis que les fonctions de ce personnel seront elles-mêmes totalement renouvelées. Plutôt quelqu’un pour former les nouvelles mères qu’une infirmière par exemple. C’est le paradoxe de la problématique de l’architecte : s’il fait bien son travail, il contribue à ce qu’il y ait besoin de moins en moins de personnel à l’hôpital.
Un hôpital sans humains ? Paradoxalement, selon Jean-Philippe Pargade, c’est justement la robotisation qui renforce le rôle de l’architecte. «Cette évolution demande plus d’architecture car la notion de bien-être demande une psychologie des lieux et leur intégration dans l’environnement. D’une certaine façon, le numérique impose à l’architecte d’assurer son rôle humaniste et social car c’est à lui que revient de créer le dépaysement, des émotions, des odeurs, de la lumière etc. car la sensualité est très importante dans ce type de lieu», explique-t-il. «L’architecture n’est pas qu’un assemblage de fonctions», confirme Sarah Caragiale.
Christophe Leray
* Jean-Philippe Pargade, architecte associé avec l’agence belge belge Art & Build, est lauréat en 2015 du futur hôpital de Nantes dont la livraison est prévue en 2023.
**Sarah Caragiale est architecte associée à Behrend Centdegrés Architecture, une agence avec une longue expérience dans le domaine hospitalier.
*** Thierry Courbis a exercé durant plus de 20 ans en France et à l’étranger dans tous les métiers de Direction de grands hôpitaux. Il est aujourd’hui Directeur Général de Leader Health, une société de conseil et d’assistance stratégique à Maîtrise d’Ouvrage.
Lire les autres articles du dossier
– A l’hôpital digital ‘Phase IV’, demain c’est aujourd’hui
– Hôpital du futur : trois questions à Jean-Philippe Pargade
– Nouveau CHU de Nantes, un projet unique par son ampleur et sa conception
– Hôpital du futur : trois questions à Sarah Caragiale
– Au CHU de Poitiers, un centre interactif pour une prise en charge globale et plus rapide
– Hôpital du futur : trois questions à Thierry Courbis